چسبندگی رحم یک نوع بیماری عفونی در زنان است؛ که به دلیل وجود زخم در ناحیه رحم بروز پیدا خواهد کرد. این بیماری اکتسابی بوده، و به طور معمول زنان مبتلا به این بیماری دوره عادت ماهانه کوتاهی خواهند داشت. خانمهایی که قصد بارداری داشته و به این بیماری مبتلا هستند؛ باید قبل از اقدام به بارداری برای درمان بیماری سندروم آشرمن اقدام کنند. در ادامه مقاله به بررسی علل ایجاد چسبندگی رحم، علائم آن و همچنین روشهای درمان آن خواهیم پرداخت.
چسبندگی رحم چیست؟
چسبندگی رحم، که به نام سندرم آشرمن نیز شناخته میشود، وضعیتی است که در آن بافتهای اسکار (چسبندگی) در داخل حفره رحم تشکیل میشوند. این چسبندگیها معمولاً به دلیل آسیب به پوشش داخلی رحم (آندومتر) ایجاد میشوند و ممکن است دیوارههای رحم را به هم بچسبانند. عواملی مانند کورتاژ تهاجمی یا ناقص (پس از سقط جنین یا زایمان)، جراحیهای رحمی (مانند میومکتومی یا جراحی فیبروم)، یا عفونتهای شدید رحمی میتوانند به این مشکل منجر شوند. شدت چسبندگیها میتواند از موارد خفیف تا شدید متفاوت باشد و در موارد شدید، کل حفره رحم ممکن است بسته شود.
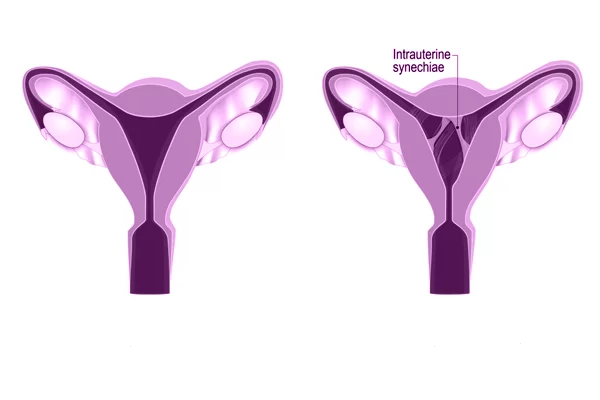
چسبندگی رحم میتواند علائمی همچون قاعدگیهای کمحجم یا قطع قاعدگی، درد لگنی، ناباروری یا سقط مکرر ایجاد کند. در برخی موارد، ممکن است بدون علامت باشد و تنها در بررسیهای مربوط به ناباروری یا مشکلات قاعدگی تشخیص داده شود. درمان معمولاً شامل جراحی برای برداشتن چسبندگیها (هیستروسکوپی) و مراقبتهای پس از آن برای جلوگیری از بازگشت چسبندگیها است. تشخیص و درمان به موقع میتواند به بهبود سلامت باروری و کاهش عوارض کمک کند.
علت ایجاد سندرم آشرمن
سندرم آشرمن معمولاً به دلیل آسیب یا التهاب به بافت داخلی رحم (آندومتر) ایجاد میشود، که منجر به تشکیل بافت اسکار و چسبندگیهای داخل حفره رحم میگردد. دلایل عمده ایجاد این سندرم شامل عوامل زیر است:
1. کورتاژ تهاجمی یا ناقص:
- کورتاژ تشخیصی یا درمانی که برای برداشتن بافت از رحم انجام میشود، به ویژه اگر به صورت تهاجمی و بدون دقت کافی انجام شود، میتواند به پوشش داخلی رحم آسیب برساند.
- شایعترین موقعیتی که باعث این آسیب میشود، کورتاژ پس از سقط جنین (به خصوص سقط ناقص یا عفونی) یا خونریزی شدید پس از زایمان است. در این موارد، دیواره رحم بسیار حساس و مستعد آسیب است.

2. جراحیهای رحمی:
- جراحیهایی مانند میومکتومی (برداشتن فیبروم رحمی)، برداشتن پولیپ رحم، یا جراحیهای دیگر روی رحم ممکن است باعث آسیب به آندومتر شوند و چسبندگی ایجاد کنند.
- عملهای مربوط به اصلاح ناهنجاریهای مادرزادی رحم نیز میتوانند از عوامل خطر باشند.
3. عفونتهای رحمی شدید:
- اندومتریت (عفونت پوشش داخلی رحم) که ممکن است در اثر عفونت پس از زایمان، سقط جنین یا جراحی ایجاد شود، میتواند خطر ایجاد چسبندگی را افزایش دهد. این امر به خصوص در مواردی که درمان عفونت به تأخیر بیفتد، رایجتر است.
4. استفاده از ابزار یا روشهای تهاجمی داخل رحمی:
- استفاده از دستگاههای پزشکی مانند بالونهای داخل رحمی یا ابزارهای قدیمی پیشگیری از بارداری، در موارد نادر، ممکن است منجر به آسیب یا التهاب در آندومتر و تشکیل بافت اسکار شود.
5. بیماریهای خاص یا شرایط نادر:
- برخی بیماریها مانند سل تناسلی یا بیماریهای خودایمنی نیز میتوانند به تخریب آندومتر و ایجاد چسبندگی منجر شوند.
مکانیزم ایجاد چسبندگیها:
هنگامی که آندومتر آسیب میبیند، به جای بازسازی سالم، فرایند ترمیم ممکن است منجر به تشکیل بافت اسکار شود. اگر این بافت اسکار به قسمتهای مختلف دیواره رحم متصل شود، چسبندگی ایجاد میشود که میتواند جریان طبیعی قاعدگی را مختل کرده یا از کاشت جنین در رحم جلوگیری کند.
پیشگیری از سندرم آشرمن شامل انجام دقیق و ایمن جراحیهای رحمی، جلوگیری از عفونتها، و استفاده از درمانهای مناسب پس از آسیبهای رحمی است.
علائم و نشانهی چسبندگی رحم
- قطع پریودی و چرخه قاعدگی
- کم شدن میزان خونریزی قاعدگی
- لکه بینی به طور متناوب
- درد در ناحیه لگن
- آندومتریوز
- سقط جنین مکرر
- احساس درد در هنگام برقراری رابطهی جنسی
- ناباروری
- قاعدگیهای دردناک
- وجود خون در ادرار ویا مدفوع
عوارض بیماری سندروم آشرمن
سندرم آشرمن میتواند عوارض متعددی را برای سلامت فرد به همراه داشته باشد که اغلب به شدت چسبندگیها و محل آنها در رحم بستگی دارد. این عوارض شامل موارد زیر است:
1. مشکلات قاعدگی:
- کاهش حجم قاعدگی (هایپومنوره) یا قطع کامل قاعدگی (آمنوره) به دلیل انسداد جریان خون قاعدگی به علت چسبندگیهای داخل رحم.
- در برخی موارد، خون قاعدگی ممکن است در رحم به دام بیفتد (هماتومترا)، که باعث درد شدید لگنی میشود.
2. ناباروری:
- چسبندگیهای شدید میتوانند مانع از لانهگزینی مناسب جنین در دیواره رحم شوند.
- همچنین ممکن است باعث از بین رفتن محیط طبیعی رحم شوند و بارداری را دشوار یا غیرممکن کنند.
3. سقطهای مکرر:
- در صورت بارداری، چسبندگیهای رحم میتوانند مانع از تأمین خون و تغذیه کافی برای جنین شوند، که خطر سقط جنین را افزایش میدهد.
- همچنین ممکن است باعث زایمان زودرس شوند.
4. درد مزمن لگنی:
- چسبندگیها میتوانند منجر به درد مزمن در ناحیه لگن شوند، بهویژه اگر جریان خون قاعدگی مختل شود یا هماتومترا ایجاد شود.
5. عفونتهای رحمی:
- انسدادهای ناشی از چسبندگیها ممکن است منجر به تجمع خون یا مایعات در رحم شود که محیطی مناسب برای عفونت ایجاد میکند.
6. عوارض در بارداری:
- اگر بارداری در فرد مبتلا به سندرم آشرمن رخ دهد، احتمال چسبندگی جفت (پلاسنتا آکرتا)، پاره شدن رحم، یا سایر عوارض بارداری افزایش مییابد.
- این وضعیت میتواند خطر خونریزی شدید و مشکلات جدی در زمان زایمان را به دنبال داشته باشد.
7. کیفیت زندگی پایینتر:
- مشکلات قاعدگی، ناباروری، و درد مداوم میتوانند اثرات روانی منفی داشته باشند و منجر به استرس، اضطراب یا افسردگی شوند.
پیامد درازمدت:
بدون درمان، سندرم آشرمن میتواند عوارض باروری و سلامتی را تشدید کند. درمان مناسب، مانند هیستروسکوپی برای برداشتن چسبندگیها و پیگیریهای پس از جراحی، میتواند به کاهش عوارض و بهبود سلامت بیمار کمک کند.
انواع چسبندگیهای رحم
سندرم آشرمن دارای درجات مختلفی بر اساس دلایل ایجاد آن نظیر چسبندگی خفیف رحم، چسبندگی متوسط رحم و چسبندگی شدید رحم است، که در ادامه به بررسی آنها خواهیم پرداخت.
چسبندگی خفیف رحم
این نوع از چسبندگی رحمی مشکلی برای قاعدگی فرد ایجاد نکرده و در کمتر از یک سوم رحم رخ خواهد داد.
چسبندگی متوسط رحم
خونریزی قاعدگی در این درجه از چسبندگی کم بوده و دو سوم رحم را نیر درگیر خواهد کرد.
چسبندگی شدید رحم
در این درجه از چسبندگی چرخه قاعدگی شخص به طور کامل متوقف شده و تمام رحم نیز به هم خواهد چسبید.
نحوه تشخیص چسبندگی رحم
در صورت مشاهده هر کدام از علائم ذکر شده و یا موارد مشکوک در اسرع وقت برای تشخیص به یک متخصص زنان خوب مراجعه کنید. پزشک متخصص برای تشخیص دقیق این بیماری از چند روش عکسبرداری نظیر هیستروسالپنگوگرافی که با استفاده از قرارگیری یک سوند کوچک در دهانه رحم، مقداری رنگ در داخل رحم پمپاژ شده و توسط اشعه ایکس به نام هیستروسالپنگوگرام عکسبرداری میشود، سونوگرافی شور یا سونو هیستروگرافی که سونوگرافی پس از وارد کردن محلول آب نمک داخل رحم انجام خواهد شد، بیوپسی اندومتریال که با استفاده از این روش از قسمت داخلی رحم و مخاط آن نمونهبرداری خواهد شد، هستروسکوپی که بررسی کامل داخل رحم با استفاده از وارد کردن وسیلهای شبیه به تلسکوپ داخل رحم انجام خواهد شد.
روشهای درمان چسبندگی رحم
روشهای مختلفی برای درمان سندروم آشرمن وجود دارد، که با توجه به نوع چسبندگی یکی از روشها توسط پزشک متخصص برای درمان مورد استفاده قرار میگیرد. در صورتی که این بیماری خفیف باشد، و بیمار تصمیم به بارداری نداشته باشد، هیچ درمانی صورت نخواهد گرفت. اما اگر چسبندگی از نوع متوسط و یا شدید باشد، از دو روش درمانی هیستروسکوپی یا لاپاراسکوپی برای درمان استفاده میشود.
هیستروسکوپی
در این روش از درمان بهترین جراح زنان و زیبایی ابتدا دهانه رحم را گشاد کرده و سپس هیستروسکوپ را برای برش بافت وارد رحم خواهد کرد. در صورتی که میزان چسبندگی بسیار شدید باشد از یک قیچی برای برش و از بین بردن زخم استفاده خواهد شد. این جراحی سرپایی بوده و پس از عمل فرد به منزل برخواهد گشت.
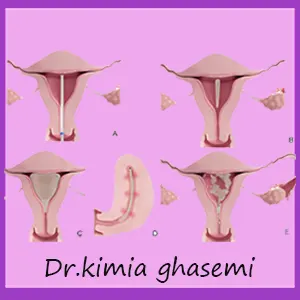

لاپاراسکوپی
با استفاده از این روش جراح ابتدا برشی کوچک بر روی شکم ایجاد کرده و سپس لولهای کوچک همراه با دوربین را وارد بدن خواهد کرد. و پزشک متخصص با مشاهده تصاویر رحم بر روی مانیتور به برداشتن و از بین بردن زخم اقدام خواهد کرد.
اقدامات پس از جراحی چسبندگی رحم
مراقبتهای لازم پس از جراحی توسط پزشک متخصص به بیماران اعلام خواهد شد، اما یکی از مهمترین اقدامات مراقبتی، مصرف قرصهای جلوگیری از بارداری حاوی استروژن و پروژسترون و مصرف آنتیبیوتیکهای تجویزی پزشک طبق دستور برای جلوگیری از عفونت است.
پیشگیری از سندرم آشرمن
- مراجعه به پزشک متخصص زنان و تحت نظر بودن
- مصرف داروهای استروژن برای سرعت بخشیدن به بهبود جای زخم
- برای پیشگیری از تشکیل دوبارهی زخم پس از برداشتن آن بالون در رحم قرار خواهند داد.
- مدتی پس از جراحی پزشک برای اطمینان از عدم وجود هر نوع بافت سلولی مشکوک از بافت داخلی رحم نمونهبرداری خواهد کرد.
- عمل هیستروسکوپی چند روز پس از جراحی برای اطمینان از تشکیل دوبارهی زخم توسط جراح انجام خواهد شد.
کلام آخر
سندروم آشرمن در میان بانوان به آن صورت شایع نبوده اما به دلیل ایجاد عوارضی نظیر ناباروری و ایجاد عفونت، درمان آن از اهمیت زیادی برخوردار است، بنابراین برای تشخیص به موقع و درمان آن، برای جلوگیری از ایجاد عوارض جدی افراد باید به پزشک متخصص زنان و زیبایی مراجعه کرده و پزشک متخصص با توجه به شرایط بیمار و شدت مشکل هر فرد روش درمانی مناسبی را برای درمان انتخاب خواهد کرد.




0 Comments